Último opening (canción de apertura) que ha salido hasta ahora de la serie Bleach. Mi favorito. Versión en Español
Versión en Español
Traté de de escapar antes de que mi sombra se borrara completamente
volando me alejo, sin molestarme en notar que mis alas se han caído
Un dulce aroma de lejos, muy lejos, llega de la esquina de la calle
y escuché una voz familiar llamándome.
¿Que tan lejos podremos llegar?
sólo con el viento nocturno trayéndonos la esperanza
El mundo se estremece como si quisiera detenernos,
quitándonos todo.
Ya no voy a soñar,
y no hemos hecho nada aún, ¡pero seguiremos intentando!
Versión en Japonés -Romaji
Senaka no kage ga nobikiru sono aima ni, nigeru
Hagare ochita hana ni mo kiduka zuni, tobou
Machikado amai nioi ryuusen tooku mukou kara
Doko kade kiita youna naki koe
Yokaze ga haobu wai kibou nosete
Doko made yukeru ka?
Sore wo kobamu you ni sekai wa yurete
Subete wo ubae sa
Yume nara sameta dakedo bokura wa
Mada nanimo shite inai susume
Video de Opertura
sábado, 23 de febrero de 2008
After Dark
Publicado por
K a r l o s
a las
9:23
0
comentarios INTERACTUA, COMENTA AQUI
![]()
martes, 19 de febrero de 2008
Diapasones - Audiometría

Sirven como complemento del estudio audiométrico y como control de posibles errores con el audiómetro. Exploran frecuencias graves y medias. Su función es la de averiguar, de manera sencilla y rápida, si la lesión que produce la sordera se encuentra en el oído medio o en el interno.
Prueba de Weber
Se localiza el diapasón en la frente, y se pregunta al paciente en cual oído percibe el sonido más intensamente. En oídos con audición similar, el sonido no se lateraliza. En hipoacusias de conducción, el sonido se lateraliza al oído con peor audición; en hipoacusias sensoriales, el sonido se lateraliza al mejor oído. Tonos empleados en esta prueba son de 256 o 512.
Prueba de Schwabach
Se basa en la diferencia del tiempo de percepción por vía ósea entre el sujeto examinado y el normal. Se coloca primero el diapasón en vibración sobre la mastoides del paciente y se le pide que comunique el momento en que deja de percibir el sonido; cuando cesa de oírlo, se retira y el examinador lo oye en su propia mastoides. Si el examinador tiene oído normal, puede darse cuenta de la audición del paciente, contando el número de segundos que continúa oyendo el sonido. Tendrá así referencia del grado de hipoacusia.
En caso de buena audición, el número de segundos será igual al del examinador, o al normal del diapasón (15 segs.). Cuando existe hipoacusia de conducción el tiempo será mayor y en hipoacusia sensorial, más corto(debido a que como se hace en la mastoides y a que la vía sensorial se valora aquí, por tanto el que el tiempo sea menor indica su daño; y que el que en la hipoacusia de conducción el paciente dure más oyendo el sonido es que se transmite mejor por vía ósea debido a elementos que causen la obstrucción del conducto, propagando mejor su sonido óseo por su presencia pero no por el conducto). En consecuencia ésta prueba se comunicará como normal, alargada o acortada.
Prueba de Rinne
Esta prueba trata de establecer la diferencia del tiempo de audición en un mismo oído entre la vía ósea y la aérea. En lesiones conductivas, se oirá más tiempo el diapasón por la vía ósea y en lesiones sensoriales por la aérea. Primero se coloca el diapasón en la mastoides del paciente, indicándole que avise cuándo deja de percibirlo; en ese momento, se aplica el instrumento por la vía aérea. Si el sonido es normal o hay una hipoacusia de percepción, oirá todavía el diapasón por vía aérea, aunque haya dejado de percibirlo por la ósea. Esto se considera un Rinne positivo. En cambio, si el diapasón no se oyera por la vía aérea, se trataría de un Rinne negativo, por una hipoacusia de conducción.
En pocas palabras:
RINNE + : Si el paciente lo escucha mejor por vía aérea (más fuerte).
RINNE - : Si el paciente lo escucha igual o mejor por vía ósea.
Hay más pruebas con diapasones, pero éstas son las más importantes. La fuente es el libro de ORL de Jesús Ramón Escajadillo del 2002.
Publicado por
K a r l o s
a las
21:40
0
comentarios INTERACTUA, COMENTA AQUI
![]()
domingo, 17 de febrero de 2008
Los 7 Grandes para el Dx.
¿Que es lo primero que debemos pensar para poder hacer un dx. apropiado?
Pues que en lo que sea que tenga nuestro paciente, cae dentro de alguno de los siguientes:
1. Congénito
2. Infeccioso
3. Metabólico
4. Vascular
5. Traumático
6. Crónico-degenerativo
7. Neoplasia
Así que cuando tengas un paciente enfrente ten en cuenta algunas de estas 7 causas y con esto podras hacer un diagnóstico más exacto pudiendo ir desenvolviendo poco a poco para hacer un dx. más específico.
También toma en cuenta que todas las enfermedades tienen 2 presentaciones: Típica y Atípica; para que no descartes tan fácilmente un diagnóstico si no tiene los síntomas clásicos: puede ser una presentación atípica de la enfermedad.
Una recomendación si vas al Internado es que nunca hagas un dx como tan específico como Cáncer de piel basocelular porque no es lo correcto sin los estudios apropiados. Recuerda que un diagnóstico que no puede confirmarse sin estudios de laboratorio o gabinete como ese, no puede mencionarse. Es mejor decir: masa tumoral ulcerada en tal región de piel y punto con eso haces un buen diagnóstico pero sospechas que puede ser maligno y haces las pruebas pertinentes y en cuanto el resultado te diga que es cáncer basocelular entonces puedes decir que es cáncer basocelular.
Otra cosa importante para diferenciar entre los grandes 7 es que lo crónico-degenerativo y la neoplasia ascienden con el tiempo pero lentamente y que lo vascular y lo traumático también ascienden con el tiempo solo que son más rápidamente agudos de entre los 7.
De ahora en adelante cuando haga una entrada de alguna enfermedad pondré también en cual de la clasificación de los 7 Grandes entra.
Publicado por
K a r l o s
a las
17:39
0
comentarios INTERACTUA, COMENTA AQUI
![]()
martes, 12 de febrero de 2008
Anatomía de la Nariz (parte 1)
Porción del aparato respiratorio situada encima del paladar duro. Las funciones de la nariz y de las cavidades nasales son:
- Olfacción.
- Respiración.
- Filtración del polvo.
- Humidificación del aire inspirado.
- Recepción de las secreciones de los senos paranasales y de los conductos nasolacrimales.
Porción Externa de la nariz
Se divide en:
a) Pirámide Ósea: Formada por la articulación entre la apófisis nasal del hueso frontal, la apófisis frontal del maxilar y los huesos propios de la nariz; y la espina nasal del frontal (da rigidez al techo de la nariz) y la lámina perpendicular del etmoides.
b) Válvula cartilaginosa: Formada por un grupo de tres cartílagos: dos laterales superiores (derecho e izquierdo) y el septal o cuadrilátero en donde se fusionan los 2 anteriores. La porción superior de los cartílagos laterales superiores se unen a los huesos propios de la nariz siendo éste el centro de soporte del techo nasal y denominada éste lugar de unión: piedra angular o área K. La porción terminal de estos cartílagos no se encuentra adherida al tabique para formar la válvula nasal importante en el proceso de respiración.
c) Lóbulo: Formada por la punta, las alas y la columnella. Se mueve libremente, sin continuidad de cartílago entre ésta y el resto de la nariz. Cul-de-sac (fondo de saco) es el espacio que se encuentra entre los cartílagos laterales superiores y los alares laterales del lóbulo. Detrás de la punta nasal se encuentra otro receso conocido como ventrículo. La columnella está formada por los cartílagos alares mediales (crura medialia), que se dirigen hacia los lados para formar los cartílagos alares laterales o crura lateralia, siendo los primeros los que determinan la anchura de la punta nasal. El punto en el que se unen los crura medialia y laterales se denomina domo, los 2 domos forman la punta de la nariz. Existen dos grupos de músculos alares: 1) los dilatadores: músculos dilatadores nasales anterior y posterior, el músculo piramidal de la nariz y el angular del músculo superior del labio. 2) los constrictores: músculo transverso de la nariz y el depresor del tabique.
Por último es importante decir que la nariz externa está cubierta de una capa musculoaponeurótica y que corren por encima de ella vasos arteriales como la dorsal y lateral del la nariz, las arterias alares y la de la columnella, asi como vasos venosos y linfáticos.
Por el momento no he hallado fotos de la nariz externa, pero espero que la descripción sea suficiente para un buen estudio de éste tema.
Publicado por
K a r l o s
a las
22:34
211
comentarios INTERACTUA, COMENTA AQUI
![]()
Máscara Inmutable
De mis más poderosos pedazos. Separadora del mundo, protectora de mi ser. Una espada de doble filo que siempre termina cortándome. Oh!, máscara de frialdad retirate de mi rostro, no te guardo rencor pues a tu manera has sabido cuidarme. Pero ya dependo demasiado de ti, tengo que arrancarte aunque dañe mi semblante, tengo que quebrarte antes de que seamos uno. Rómpete máscara del silencio, desgárrate máscara inmutable.
Publicado por
K a r l o s
a las
18:06
0
comentarios INTERACTUA, COMENTA AQUI
![]()
lunes, 11 de febrero de 2008
Oftalmoscopía
Daré aquí un breve análisis de la exploración de fondo de ojo, la técnica apropiada y lo que esperamos encontrar normalmente.
Técnica
Si no existe contraindicación médica, se prefiere la valoración del fondo de ojo con pupilas dilatadas, para lo cual se usa tropicamida al 1% o ciclopentolato al 1% una gota en cada ojo. Una habitación semi-oscura con el paciente sentado.
El fondo de ojo derecho se observa con el ojo derecho del explorador, quien sostendrá el oftalmoscopio con la mano derecha. El izquierdo con el ojo izquierdo y el oftalmoscopio en la mano izquierda. Sentado o de pie frente al paciente con los ojos a la misma altura del examinado se le indica que mire a un punto lejano.
Una vez encendido el oftalmoscopio se mantiene con el disco en 0, con luz blanca circular que se dirige hacia el ojo del paciente para visualizar a través de la ventana del aparato la translucidez normal de los medios oculares (humor acuoso, cristalino y humor vítreo) como un reflejo rojo-anaranjado a una distancia aproximada de 50 cm. Luego se observa el fondo de ojo, puede ser de utilidad colocar la mano en la frente del paciente y elevar suavemente el párpado superior con la yema del pulgar; para esto el observador debe moverse unos 15 grados hacia fuera y acercarse lenta y progresivamente al examinado sin perder el reflejo de los medios oculares, hasta lograr una distancia de 2,5 cm entre el oftalmoscopio y la córnea del paciente.
Fondo de Ojo normalEn primer lugar se observan los vasos retinianos sobre un fondo rojo anaranjado que se pueden enfocar dando vueltas al disco del oftalmoscopio con el dedo índice ipsilateral. La exploración debe ser sistemática y en segundo lugar se debe localizar la papila óptica, esto se logra siguiendo un vaso retiniano hasta encontrar su origen.
- Papila óptica: es la parte visible del nervio óptico, su valoración debe incluir forma (redonda u ovalada en sentido vertical), color (rojo-anaranjado), bordes (bien delimitados), excavación fisiológica (zona pálida en el lado temporal de la papila cuyo tamaño es variable pero no debe sobrepasar la mitad del diámetro papilar).
- Vasos retinianos: comprenden la arteria y vena central de la retina. Se dividen en cuatro ramas principales a partir de la papila, cada una de las cuales irriga una cuarta parte de la retina. Las arterias son más estrechas que las venas (relación arterio-venosa normal 2:3 a 3:5) tienen un color rojo brillante, una banda refleja blanca y no pulsan a diferencia de las venas. Los vasos retinianos al entrecruzarse comparten una vaina adventicia, por esto las arterias esclerosadas pueden deprimir las vénulas y producir los llamados cruces arteriovenosos patológicos. Al mismo tiempo se debe valorar la retina, cuya coloración suele ser roja-anaranjada, pero es variable en función de la raza del paciente; en general es más delgada en la periferia nasal y por tanto más pálida en esta zona, no tiene exudados, hemorragias ni zonas cicatriciales en personas sin patologías.

OJO IZQUIERDO
Por último se valora la mácula, que se encuentra a dos o tres diámetros de disco hacia el lado temporal, en el plano horizontal, tiene un color rojo más oscuro en la retina y en su centro tiene la fóvea (mancha oscura central) que produce un reflejo puntiforme brillante, más fácil de ver si el paciente mira a la luz, sin embargo suele ser molesto ya que esta es la zona de visión más precisa.
Algunos observadores suelen cerrar el ojo que no usan durante la oftalmoscopia, esto limita el rendimiento de dicho procedimiento, ya que al cabo de unos minutos aparece fatiga (temblor en cara y párpados), por lo tanto se recomienda tener ambos ojos abiertos al realizar la valoración del ojo y retina.
El examinador debe formar una unidad indivisible con su instrumento, los movimientos hacia arriba, abajo, derecha e izquierda durante la valoración del fondo de ojo se hacen con la cabeza y no con el oftalmoscopio.
Aquellos que usen gafas deben prescindir de ellas para este procedimiento y usar las lentes del instrumento como correctoras de los vicios de refracción del observador.
Gracias a Fisterra por parte de ésta información así como de las imágenes.
Publicado por
K a r l o s
a las
21:34
0
comentarios INTERACTUA, COMENTA AQUI
![]()
Anatomía del Oído
Esto es una introducción a la Otorrinolaringología e iniciaré con el "oto" de ésta disciplina de la medicina que corresponde al órgano de la audición y equilibrio: el oído.
El oído se compone de tres partes: El oído externo, medio e interno. Oído Externo
Oído Externo
a) Pabellón Auricular: Cartílago revestido de piel que recoge el sonido. Cuenta con varias depresiones siendo la concha la más profunda. El lóbulo está exento de cartílago. El pabellón u oreja grandes se llaman macrotia y muy pequeñas microtia.
b)Conducto auditivo externo: Recorre desde la parte mas profunda de la concha hasta la membrana timpánica, recorriendo 2-3 cm en el adulto. Aquí se produce el cerumen por las glándulas ceruminosas y sebáceas.
Oído Medio
Contiene la cavidad timpánica, espacio situado dentro de la membrana del mismo nombre. Aquí es donde se comunica por delante con la nasofaringe a través de la trompa faringotimpánica, auditiva o también llamada "de Eustaquio" (su función es igualar las presiones de éste oído con la atmosférica, para movimiento libre de la membrana timpánica). El contenido del oído medio es:
- Huesecillos del oído: 1)martillo (se inserta en la membrana timpánica y parte de éste es visible a la otoscopia: "el manubrio"), 2)yunque (el mas voluminoso y se encuentra enmedio de los huesecillos) y 3)estribo (se articula con el yunque en la cabeza y en la base comunica con la ventana oval al laberinto).
- Músculos del estribo y tensor del tímpano.
- Nervio de la cuerda del tímpano, rama del facial.
- Plexo nervioso timpánico.

Contiene al órgano vestibulococlear y está dividido en 2 partes el laberinto óseo y el laberinto membranoso los cuales tienen la misma forma solo que el laberinto membranoso está mas pequeño por estar dentro del laberinto óseo.
a) Laberinto Óseo: cóclea, vestíbulo y conductos semicirculares. Parte petrosa del hueso temporal. Contiene perilinfa, la cual está entre éste laberinto y el membranoso.
b) Laberinto Membranoso: Se divide en laberinto vestibular (utrículo y sáculo comunican con el laberinto óseo) y laberinto coclear (conducto de la cóclea). Contiene endolinfa, que es más densa que la perilinfa.

Aquí les presento una imagen que encontré que esquematiza perfecta y básicamente el funcionamiento del oído y de cada uno de sus componentes en la audición. Da click para agrandar.

Publicado por
K a r l o s
a las
20:00
0
comentarios INTERACTUA, COMENTA AQUI
![]()
domingo, 10 de febrero de 2008
Introducción a la Oftalmología
Para iniciar el análisis de una materia, debemos comenzar por el análisis macroscópico de ésta; esto es la anatomía. Conociéndola bien, podemos aplicar correctamente las patologías que se presenten en el lugar indicado, siendo en éste caso el ojo.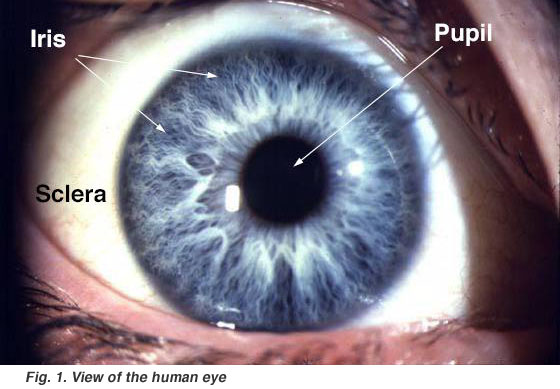 Esto es el ojo a simple vista: lo que podemos ver es la pupila, el iris y la esclerótica.
Esto es el ojo a simple vista: lo que podemos ver es la pupila, el iris y la esclerótica.
El globo ocular está contenido en la órbita o cavidad orbitaria, que además protege al nervio óptico, los músculos oculares, fascia, nervios, vasos sanguíneos, grasa y la glándula y el saco lacrimales.
El globo ocular dispone de tres capas:
- La capa fribrosa externa: esclerótica y córnea.
- La capa vascular (pigmentada) media: coroides, cuerpo ciliar e iris.
- La capa interna: retina, compuesta por una porción óptica y otras no visuales.
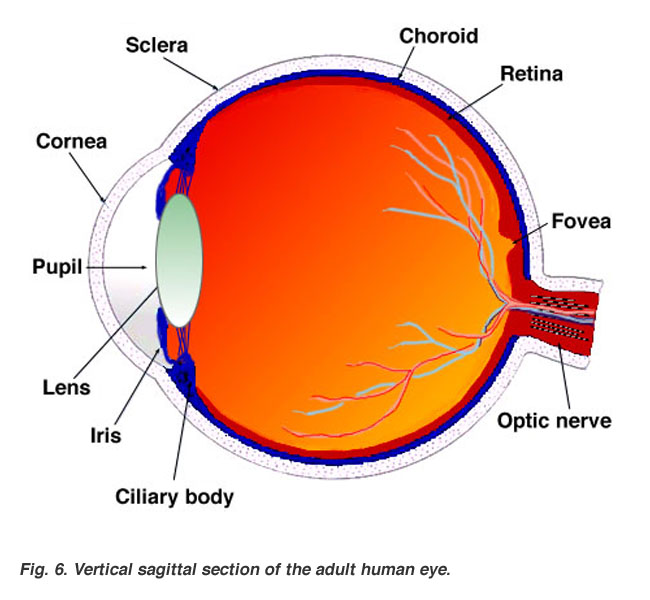 CAPA FIBROSA EXTERNA
CAPA FIBROSA EXTERNA1. Esclerótica: Porción opaca del ojo que envuelve los 5/6 posteriores del ojo. Es la parte que se ve blanca debido a la conjuntiva bulbar.
2. Córnea: Capa trasparente que envuelve el 1/6 anterior del ojo.
CAPA VASCULAR MEDIA
1. Coroides: Membrana color pardo oscuro entre la esclerótica y la retina que se inserta más en ésta última que en la esclerótica.
2. Cuerpo Ciliar: Termina por delante la coroides en ésta estructura la cual es tanto muscular como vascular. Los procesos ciliares segregan el humor acuoso que ocupa las cámaras anterior y posterior del ojo. Cámara anterior: entre córnea e iris. Cámara posterior: entre iris y pupila por delante y el cristalino y el cuerpo ciliar por detrás.
3. Iris: Diafragma contráctil y delgado con la pupila central para el paso de luz. El tamaño de la pupila es controlado por los músculos: esfinter de la pupila que cierra y el dilatador de la pupila que abre.
CAPA INTERNA
1. Retina:
a) Porción óptica: Recibe los rayos de luz, con dos capas: nerviosa y de células pigmentadas.
b) Porción ciliar.
c) Porción del iris.
Además la capa interna consiste de: El fondo que contiene la zona deprimida y circular llamada disco o papila óptica por donde el nervio óptico penetra y no es sensible a la luz.
La mácula lútea se encuentra lateral al disco óptico, es ovalada y contiene conos fotorreceptores especializados en la agudeza visual, la fóvea es el área de máxima agudeza visual.
 Los medios refringentes del ojo:
Los medios refringentes del ojo:a)Córnea: Avascular. Principal en la refracción de la luz que entra al ojo.
b)Humor acuoso: aporta nutrientes para la córnea avascular y el cristalino.
c)Cristalino: entre el iris y el humor vítreo. Biconvexa. Enfoca objetos cercanos o remotos. El músculo ciliar modifica su forma.
d)Humor vítreo: contenido en el cuerpo vítreo es una sustancia gelatinosa y transparente que ocupa las 4/5 partes posteriores del ojo. Mantiene la retina en posición y sujeta el cristalino.
Músculos de la órbita
1. Elevador del párpado superior
2. Cuatro m. rectos: sup., inf., medial y lateral.
3. Dos m. oblicuos: sup. e inf.
Nervios de la órbita
1. N. óptico
2. Par III Oculomotor
3. Par IV Troclear
4. Par VI Abducens
Esto es básicamente la anatomía del ojo. Estudien esto primero y les irá bien en el curso de Oftalmología.
Publicado por
K a r l o s
a las
15:20
0
comentarios INTERACTUA, COMENTA AQUI
![]()









